令和7年8月21日、中央社会保険医療協議会の診療報酬調査専門組織「入院・外来医療等の調査・評価分科会」(分科会長:尾形裕也・九州大学名誉教授)の第9回会合が開催され、リハビリテーションの提供体制について議論が行われた。
土日祝日のリハビリ実施率が低迷
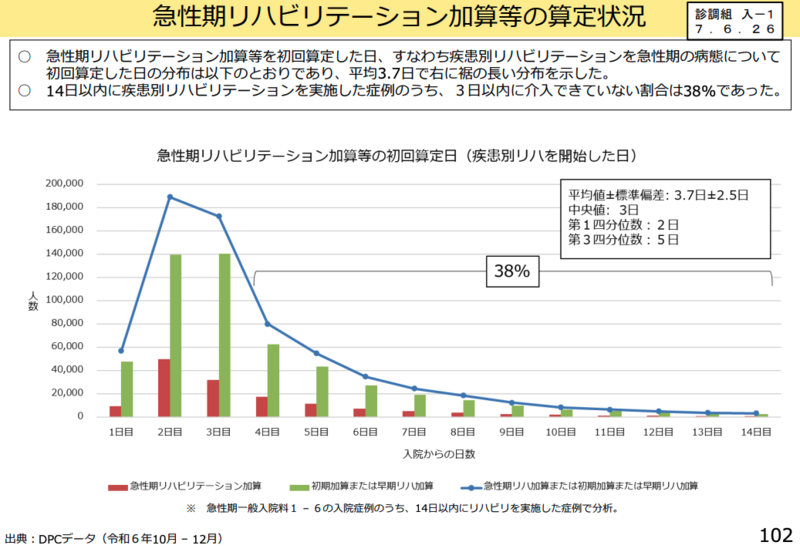
事務局が提示した資料によると、急性期リハビリテーション加算の曜日別算定状況では、土曜日・日曜日・祝日での実施割合が平日と比較して低い状況が明らかになった。また、金曜日に入院した患者では、入院後3日以内にリハビリテーションを開始した割合が他の曜日より低い傾向が示された。
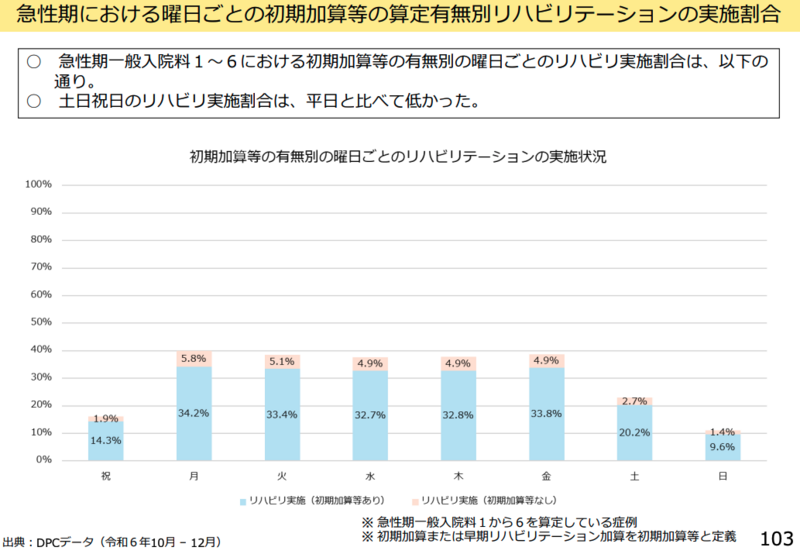
日本慢性期医療協会副会長の井川誠一郎委員は「急性期における土日祝日のリハビリテーションがやっぱりまだ不十分であるというデータが出ている。令和5年度の診療報酬改定の結果として、令和5年度と比較した場合にどうなるかというデータはぜひとも出していただきたい」と述べ、改定効果の検証を求めた。
専従要件の緩和を求める声
全日本病院協会常任理事の津留英智委員は「今後セラピストの確保もなかなか難しくなってくる。各病棟の入院料における専従要件を見直していただいて、配置された病棟で行う業務以外の時間を有効活用して他の病棟や外来でのリハビリ業務も可能とするようにできれば、限られたセラピストの人員でより有効にリハビリが提供できるようになる」と提案した。
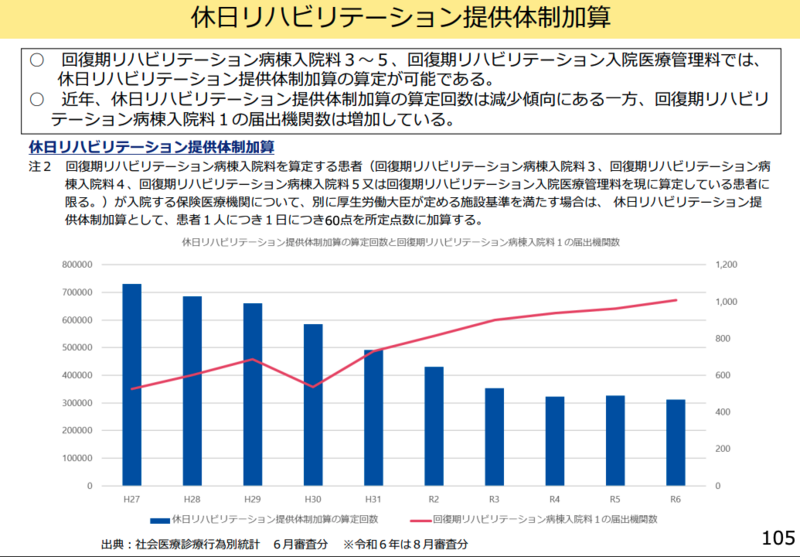
旭川赤十字病院特別顧問・名誉院長の牧野憲一委員も「急性期リハビリテーション加算の38%が4日目以降から取り出している。その原因が土日祝日のリハができないということが要因だ。土日祝日にリハビリを行おうとするとかなりのマンパワーが必要になる。ここにある加算だけでそのマンパワーを十分確保できないということも分かっているわけですから、なかなか手が出せない」と現状の課題を指摘した。
その上で牧野委員は「ぜひともやりたいと思っている医療施設は多いんだと思いますですから、そういったところが一歩踏み出せるように、まず点数設定をするとか、いろんな専従要件を緩和するとかそういったことでもって休日の利用が進むようにするのがいい」と対策を提案した。
退院時リハビリ指導料の要件化も議論
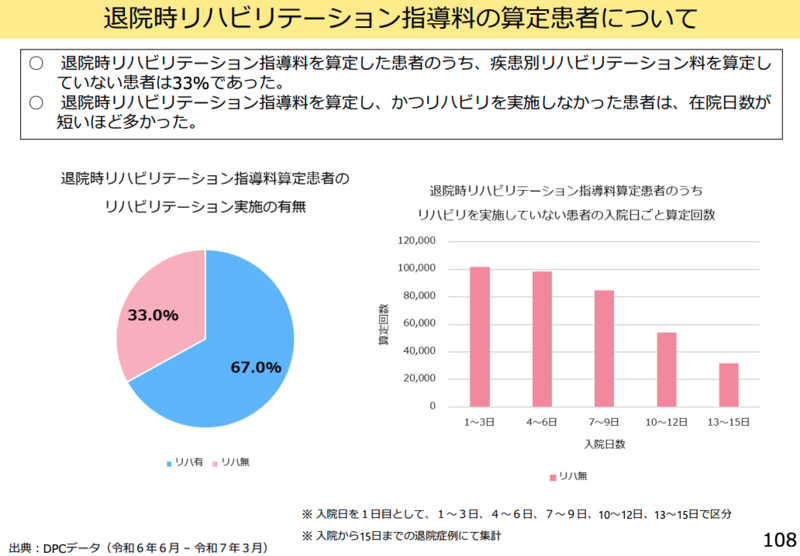
健康保険組合連合会参与の中野惠委員は、退院時リハビリテーション指導料について「入院中にリハビリを実施した患者さんについて退院する際に指導するというのがこの趣旨でございますけれども、在院日数が短い患者さんに対してはリハビリを実施しないということが出ておりますので、早期のリハビリを開始するということにつなげるためにも、退院時リハビリ指導料に入院中のリハビリを要件化するということが必要ではないか」と提案した。
書類作成の負担軽減も課題
井川委員は、リハビリテーションに関わる書類作成について「非常に煩雑で重複しているものもかなり多いということもございますので、もし可能であるならば統合していただいて、ちょっと点数増やすか何かしていただいて処理を一本化するということをやって処理の枚数を減らす」ことを提案し、現場の事務負担軽減の必要性を訴えた。
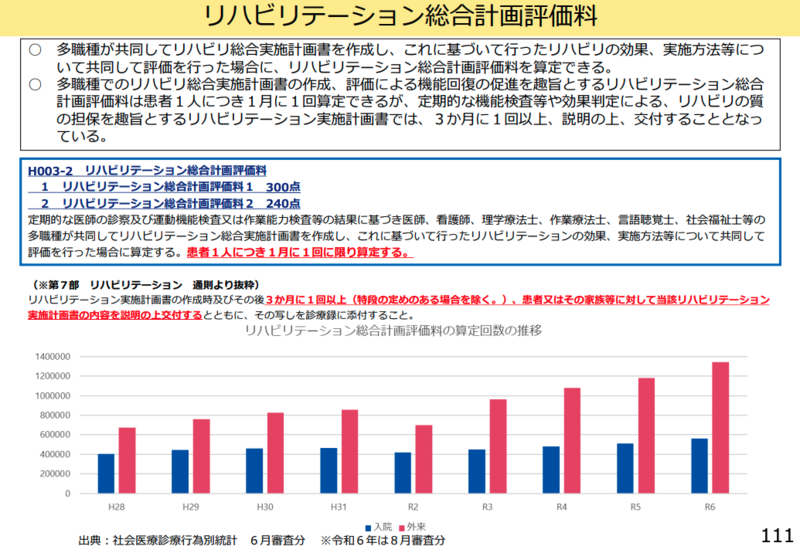
運動器リハの上限単位数見直しを提案
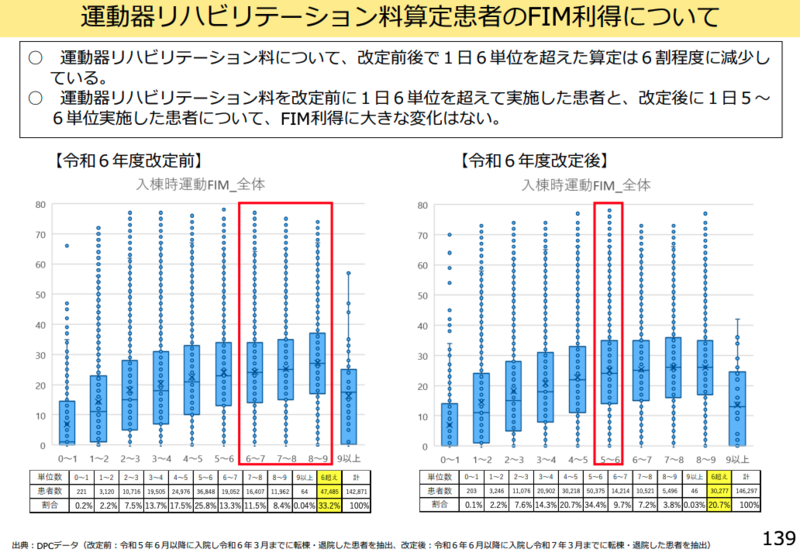
中野委員は運動器リハビリテーションの上限単位数について、「前回の改定で上限を6単位としたということになります。フィム利得でこの改定によると特段何か悪い影響が出ているということは感じておりませんが、一方で6単位を超えて運動器リハビリテーションを実施されている患者さんもある程度いらっしゃる」と現状を分析した。
その上で「上限単位の例外的な取り扱いについて今後どのように考えるか少し検討する余地があるのではないか」と述べ、肺炎症候群リハビリテーションについても「運動器リハビリテーションと同じような傾向が見られますので、上限の取り扱いについて検討する余地があるのではないか」と提案した。
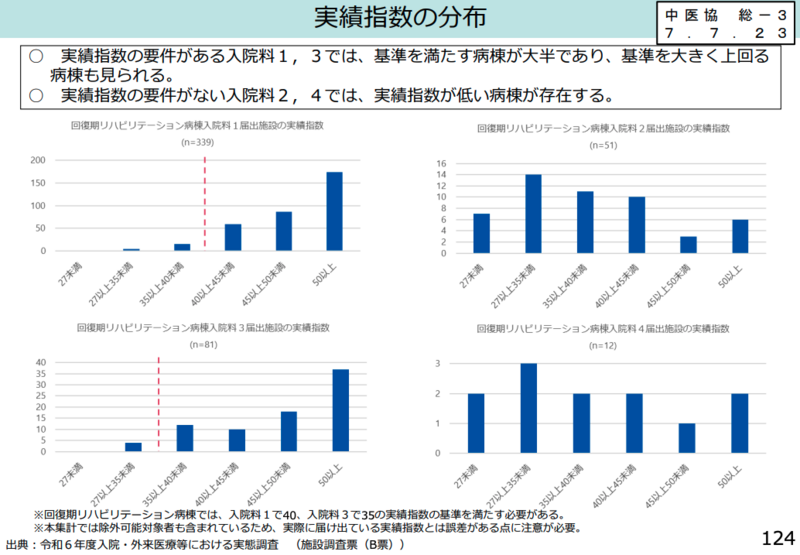
回復期リハ病棟の実績指数見直しを議論
回復期リハビリテーション病棟については、井川委員が実績指数の除外基準について詳細な意見を述べた。
「重症患者と除外患者にともに該当するという患者さんは結構増えてきているということが理解しておりますけれども、ただこれを重ならないようにすればするほど、元々重症患者割合を導入した理由の一つであります。患者選別を防ぐという風な目的からはという理念からは少しずつ離れていってしまうのではないか」と課題を指摘した。
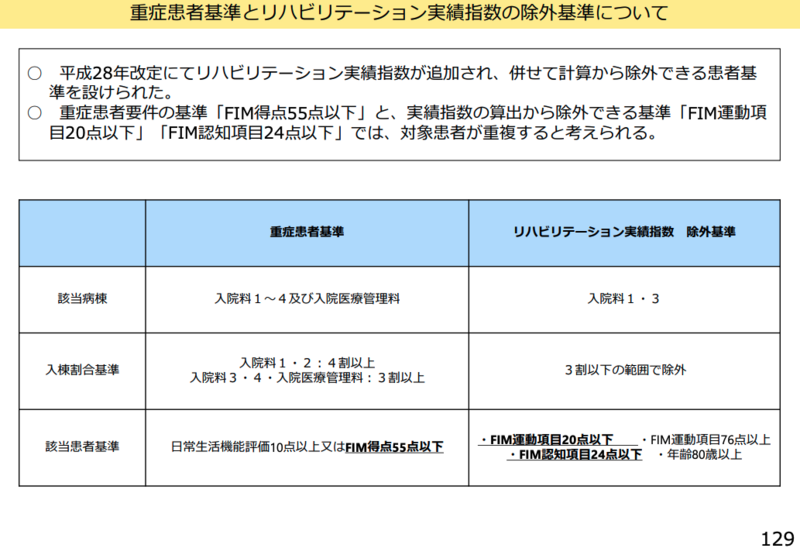
一方で「除外基準のうち1点だけ設定当時から10年近く経過しまして、入院患者の30%がもう85歳以上という風な状況になっておられる現在、80歳以上という基準は該当患者割合がかなり多くなってしまうという点で言いますと少し緩く過ぎるというふうな可能性は考えられる」と具体的な見直し案を示した。
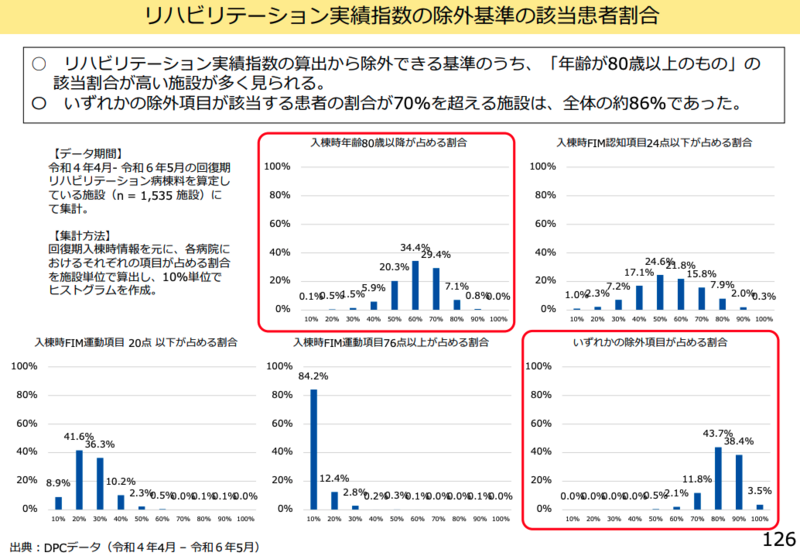
津留委員は「実績指数の分布において、入院料の2・4では実績指数を求められないあるいは要件が設定されていないというが理由でなのか実績指数が低いことを考えますと、ある程度全ての病棟に実績指数を求めるということも必要なのではないか」と提案した。
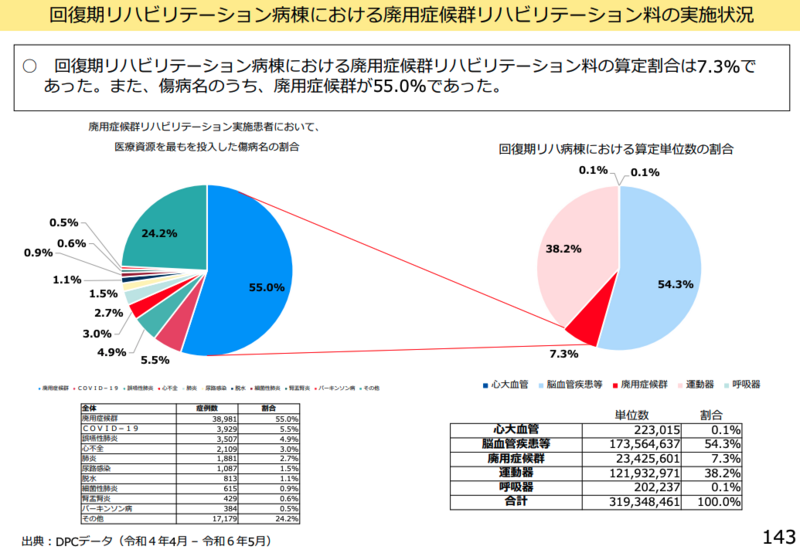
心大血管リハの施設基準緩和を要望
筑波大学医学医療系教授の田宮菜奈子委員は、心大血管リハビリテーションについて重要な問題提起を行った。
「心大血管リハについてあまり出てこなくて、いまだに0.1%しか上げていないという実態がわかります。心不全増えてますし、心大血管の治療もだいぶ高齢者にもなされている中、循環器対策基本法とかでも、学会の方でも何らかの心疾患に対する高齢者の心リハについて増やさないとニーズに対応できていないという議論があって、ここでの回復期での心大血管リハの算定につながったと思っています」と背景を説明した。
その上で現在の施設基準について「どうしても心大血管だけが循環器または心臓血管の医師がその部門の中に常時いることっていうかなり厳しい条件が残されているんです。その結果このように0.1%しかやっていない」と問題を指摘し、「本当にその心リハをやる場合のリスクが循環器の専門医をしなければいけない程度になっているのか、またはそこをちゃんとリファーラルをすることによって大丈夫なのか、指導者がつくことでなんとかならないのか」と施設基準の緩和を求めた。
各分野で課題を議論
医療従事者の処遇改善
ベースアップ評価料について、小規模医療機関での算定率の低さが課題として挙げられた。訪問看護分野では、ベースアップ評価料が医療保険の利用者分にのみ適用され、介護保険利用者が約7割を占める現状では十分な賃上げが困難との指摘があった。
慢性期医療
療養病棟入院料について、中野委員は「入院料2の該当患者割合を5割以上とする基準は実態から見てもあまり妥当性に欠けるのではないか」と述べ、入院料1と2の区分の見直しを提案した。
身体的拘束の実施状況では、デバイスありで認知症ありの患者でも身体的拘束0%を実現している病棟が3割ある一方、デバイスなし・認知症なしの患者にも身体的拘束を実施している病棟が2割あることが示され、施設間格差の分析が必要との意見が出た。
食事療養
全日本病院協会常任理事の津留委員は「病院の給食部門平均赤字額はおよそ3000万円ではというデータもございます。委託業者の方からは現在でも基調にも関わらず委託費値上げを言ってきております」と厳しい現状を報告し、「令和8年度の診療報酬改定財源とは別に、患者さんにもこの点ご理解いただいて一部自己負担をお願いするということもこの検討の選択肢の一つ」と提案した。
医療資源の少ない地域対策
自治医科大学地域医療学センター医療政策・管理学部門教授の小池創一委員は「人口が少ない二次医療圏では総合入院体制加算や急性期救急体制加算はそもそも件数要件を満たすのが非常に厳しい可能性がございます。人口規模ですとか稼働率ですとか近隣の医療圏の状況を踏まえた上で基準の緩和あるいは別の形の評価も考慮の余地があるのではないか」と提案した。
オンライン診療については、医療資源の少ない地域では「代替手段がないとかアクセスが非常に厳しいとかいう要素がございますので、そういう地域についてはD2P with Nですとか機器操作の手助けのこともうまくかなえるような評価の仕方ということにも考えていただくということはやはり重要」との意見が示された。
今回の議論を受けて、次回以降の分科会で各分野の具体的な見直し案が検討される見通しとなっている。
▶︎https://www.mhlw.go.jp/stf/shingi2/0000212500_00279.html
理学療法士としての現場経験を経て、医療・リハビリ分野の報道・編集に携わり、医療メディアを創業。これまでに数百人の医療従事者へのインタビューや記事執筆を行う。厚生労働省の検討会や政策資料を継続的に分析し、医療制度の変化を現場目線でわかりやすく伝える記事を多数制作。
近年は療法士専門の人材紹介・キャリア支援事業を立ち上げ、臨床現場で働く療法士の悩みや課題にも直接向き合いながら、政策・報道・現場支援の三方向から医療・リハビリ業界の発展に取り組んでいる。


























