厚生労働省の「地域医療構想及び医療計画等に関する検討会」(座長:遠藤久夫・学習院大学長)は令和8年3月3日、第12回会合を開き、新たな地域医療構想の取りまとめ案と、医師確保計画の見直しに向けた取りまとめ案の2件を承認した。「治す医療」と「治し支える医療」の役割分担を明確化し、2040年を見据えた効率的な医療提供体制の構築を目指すこの構想では、「リハビリテーション」が「栄養管理・口腔管理」と並んで制度上の要件として明記されたほか、回復期に代わる新機能区分「包括期」の必要病床数算定方法が具体的な数値とともに示された。病床稼働率の引き上げにより必要病床数は圧縮される方向で、リハビリ専門職が主戦場とする包括期病棟への影響は避けられない。
病床稼働率を実態ベースで再設定――必要病床数は減少方向へ
今回の最大の焦点は、必要病床数の算定に用いる病床稼働率の見直しだった。
旧来の地域医療構想では高度急性期75%、急性期78%といった稼働率を算定の基礎として使用してきたが、直近の実態データ(2024年度・病床機能報告)では高度急性期の平均値71.3%(中央値73.1%)、急性期の平均値77.3%(中央値80.5%)と、設定値を軒並み下回っていた。回復期にあたる包括期も平均値78.9%(中央値84.2%)、慢性期は平均値85.6%(中央値90.1%)と、いずれも現構想の設定値を下回っている。
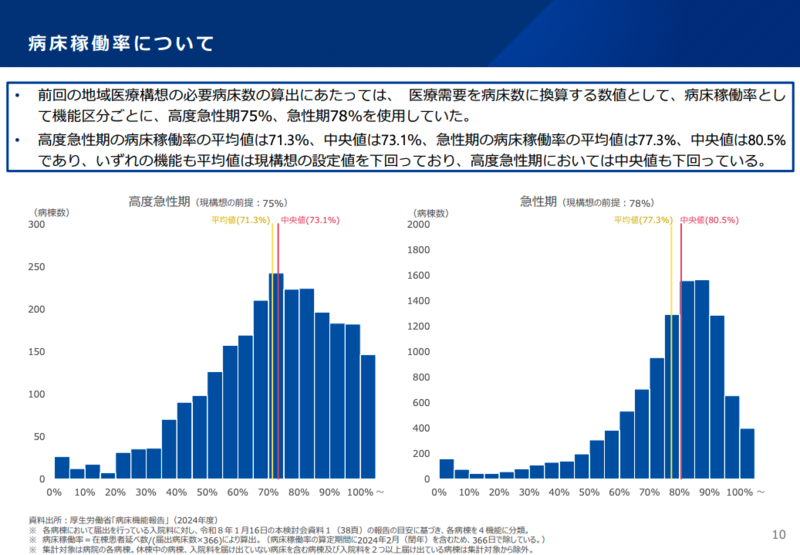
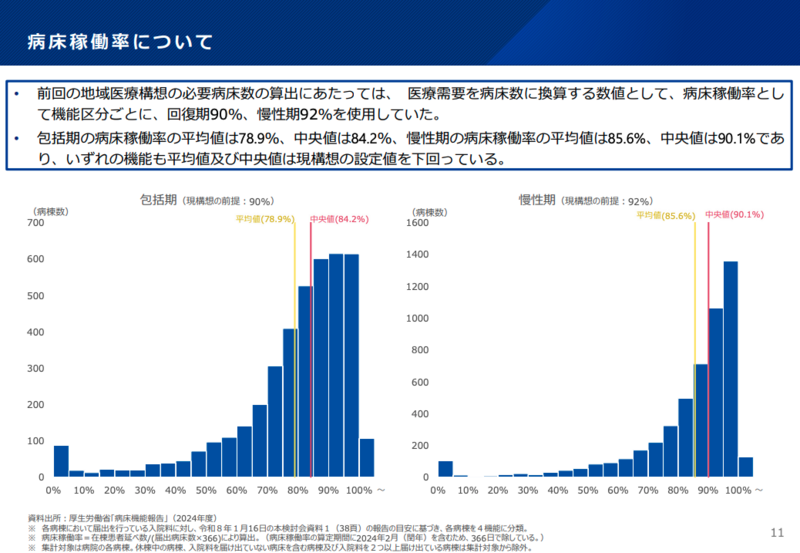
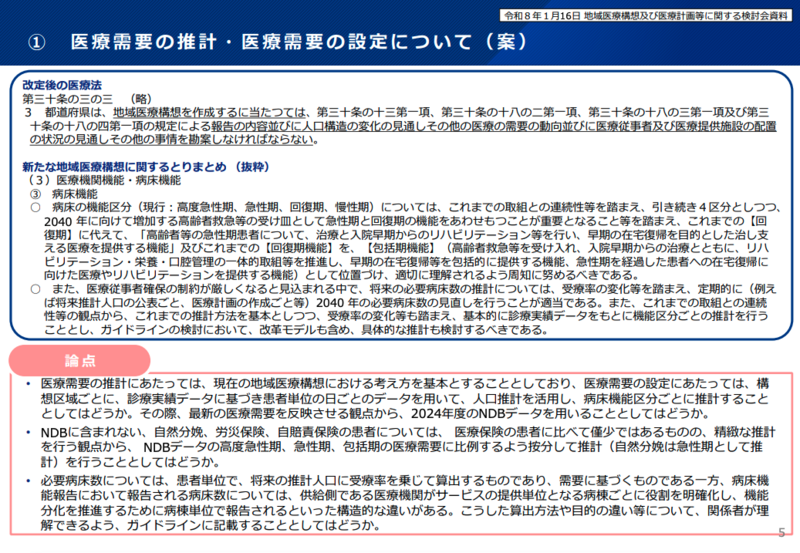
事務局は今回、「低い稼働率を除いた中央値」をベースに新たな設定値として、高度急性期78%、急性期83%、包括期87%、慢性期92%を提示。さらに医療DXによる効率化分として、高度急性期・急性期にそれぞれ+1%、包括期に+2%、慢性期に+0.5%を上乗せした最終値(高度急性期79%、急性期84%、包括期89%、慢性期92.5%)で必要病床数を算出する方針が固まった。

稼働率を引き上げるほど、逆算される「必要病床数」は少なくなる。全国の病床数が圧縮方向に動くことは、リハビリ専門職が勤務する回復期・包括期病棟に直接的な影響を及ぼしうる。
なお事務局は「この数値は必要病床数算定のためのものであり、医療機関がこの数値を目指すべき数値ではない」と繰り返し明記した。この点について、公益社団法人日本医師会常任理事の坂本泰三氏は「ガイドラインへの反映と現場への周知徹底を強く要望する」と念を押した。
「包括期」にリハビリ・栄養・口腔が並列明記
取りまとめ案には「リハビリテーション」という文言が、「栄養管理・口腔管理」とともに新たに追記された。
今回の新たな地域医療構想では、旧来の「回復期」に代えて「包括期」という機能区分が設けられた。資料には、包括期に該当する入院料として回復期リハビリテーション病棟入院料・入院医療管理料、地域包括ケア病棟入院料・入院医療管理料、地域包括医療病棟入院料などが明記されており、現在PT/OT/STが主に活躍する回復期リハビリ病棟はそのまま「包括期」に包含される形だ。
包括期は従来の回復期機能に加え、「高齢者等の急性期患者を受け入れ、入院早期からリハビリテーション・栄養・口腔管理の一体的取組を推進し、早期の在宅復帰等を包括的に提供する機能」が追加された点が特徴で、この機能定義がガイドライン取りまとめ文書に明示された。

なお、資料では整形外科疾患を対象とした回復期リハビリ入院料算定患者について、「入院後の速やかなリハビリ提供」と「集中リハビリを要さない状態になった後は外来・在宅等で切れ目なく提供する体制構築」を進めることで、平均在院日数の短縮を見込む旨が明記された。
この「外来・在宅での切れ目ないリハビリ」の方向性は、取りまとめ本文(資料1-2)にも明確に引き継がれている。外来医療の協議事項として「医療保険での外来リハビリテーション、介護保険での通所・訪問リハビリテーションの活用を進めることが求められる」(資料1-2)と記載され、在宅医療の章でも「訪問リハビリテーション・通所リハビリテーション等を患者の状況に応じて組み合わせながら、地域において切れ目なくリハビリテーション・栄養管理・口腔管理を提供していくことが重要」(資料1-2)と定義された。さらに入院医療の協議事項の一つとして「退院後のリハビリテーションの確保に関する事項」が明示的に列挙されている(資料1-2)。
入院リハビリから外来・訪問・通所への業務シフトは、もはや「方向性の議論」ではなく国の構想に正式に位置付けられた施策となった。現場のリハビリ専門職にとって、自身の業務の軸足をどこに置くかの戦略的判断が一層求められる局面に入っている。
もう一点、リハビリ専門職が見落とせない記述がある。資料1-2の「専門等機能」の項目で、主として回復期リハビリ病院を指す「集中的なリハビリテーションを提供する医療機関」について、「入院時におけるリハビリテーションに加え、地域の外来や在宅においてリハビリテーションを必要とする患者に対してリハビリテーションを提供することが期待される」と明確に位置づけられた。つまり、回復期リハビリ病院には入院機能だけでなく、外来・在宅リハビリの地域拠点としての役割も公式に期待されている。
さらに、高齢者救急の対応方針を定めた資料1-2には、「入院早期からリハビリテーション・栄養管理・口腔管理を提供して早期からの離床を促すとともに、退院に向けて在宅医療や介護との連携も包括的に行うことが求められる」と記載された。急性期病棟においてもリハビリ専門職が早期介入する体制の整備が求められており、領域横断的な専門職連携の強化が改めて問われている。
委員からの主な発言――現場と経営の両面に懸念
委員からは多角的な意見が相次いだ。
公益社団法人全日本病院協会副会長の猪口正孝氏は、稼働率引き上げによる必要病床数の圧縮について「計算上の論理は理解できるが、この稼働率水準で果たして病院経営が持続可能なのか。診療報酬上の裏付けが必要だ」と述べ、報酬体系との整合を求めた。
一般社団法人日本病院会副会長の岡俊明氏は「診療報酬改定でかなり急性期が手厚くなっているがギリギリというところ。その先にあるのはおそらく病床数の適正化(ダウンサイジング)を進めるということではないか」と述べ、稼働率引き上げの先に病床削減の議論が避けられないとの見方を示した。
奈良県立医科大学教授の今村知明氏は、病床削減の速度について「補助金のある時期に駆け込みで一気に削減が進む恐れがある。特に高齢者が増加する地域では、必要量まで急激に減らすと患者が行き場を失う危険がある」とし、厚生労働省からの注意喚起を求めた。
公益社団法人全国自治体病院協議会会長の望月泉氏は、在宅医療と連携機能の位置づけについて「地方の中小病院では、在宅医療と高齢者救急は表裏一体の機能だ。この両者を分けて考える書きぶりでは地方の実態に合わない」と指摘し、ガイドラインの記述見直しを求めた。
法政大学経済学部教授の菅原琢磨氏(座長代理)は、取りまとめ文書の記述に関して「『医療需要』と『医療ニーズ』が混在している箇所がある。前者は価格・距離・待ち時間を反映した量的概念、後者は医学的必要性の概念で、使い分けが不正確な箇所を整理してほしい」と指摘した。
医師確保計画の見直し――へき地尺度(RIJ)を初導入、「外来医師過多区域」を新設
第2の議題として、医師確保計画の見直し等に向けた取りまとめ案も審議・承認された。この取りまとめは、3月2日に別途開催された「医師養成過程を通じた医師の偏在対策等に関する検討会」(第13回)で承認されたものを参考資料として引用した形で、本検討会においても確認が行われた。
医師少数区域の設定では、従来の医師偏在指標(下位3分の1)に加え、新たに「へき地尺度(RIJ:Rurality Index for Japan)が上位10%」の区域も医師少数区域として算入するとした。RIJは人口密度・最寄りの二次救急医療機関までの距離・離島・特別豪雪地帯を要素とした地理的アクセス指標で、医師確保計画への組み込みは今回が初めてとなる。福島県保健福祉部次長(健康衛生担当)の玉川啓氏は「大きな前進」と評価しつつ、「線引きの扱いについて都道府県が柔軟に対応できるよう国の配慮をお願いしたい」と求めた。
また、新規開業希望者への対応を強化する「外来医師過多区域」(外来医師偏在指標が全国平均+標準偏差の1.5倍以上、かつ可住地面積あたり診療所数が上位10%)が今般の医療法改正で制度化され、国が提示する候補区域として全国9区域が示された。
【外来医師過多区域の9候補区域】
- 東京都・区中央部(千代田区・中央区・港区・文京区・台東区)
- 東京都・区西部(新宿区・中野区・杉並区)
- 東京都・区西南部(目黒区・世田谷区・渋谷区)
- 東京都・区南部(品川区・大田区)
- 東京都・区西北部(豊島区・北区・板橋区・練馬区)
- 京都府・京都乙訓(京都市・向日市・長岡京市・大山崎町)
- 大阪府・大阪市(大阪市)
- 兵庫県・神戸(神戸市)
- 福岡県・福岡糸島(福岡市・糸島市)
これら区域での新規開業希望者に対しては、開設6か月前までの事前届出が義務付けられ、地域の不足機能(夜間救急・在宅医療・公衆衛生等)の担い手となるよう要請・勧告が行われる。従わない場合、保険医療機関の指定期間が6年から3年に短縮される仕組みだ。
医師養成過程を通じた2つの新施策――広域連携型プログラムとリカレント教育
医師養成過程の取組に関しては、令和8年度(2026年度)から本格始動する2つの施策が注目される。
ひとつは広域連携型プログラムだ。医師多数県に所在する基幹型臨床研修病院(連携元病院)に採用された研修医の一部が、医師少数県等の病院(連携先病院)で6か月以上の研修を行う仕組みで、令和8年度からの開始が決定している。連携先での研修経験が地域への定着の契機となる可能性があり、専攻医調査では連携先都道府県での勤務を希望した者が3割を超えたとのデータも示された。
もうひとつはリカレント教育の推進だ。臓器別・専門分化が進んだ中堅・シニア世代の医師を主な対象に、複数疾患を抱える高齢患者に対応できる「総合的な診療能力」を習得するための学び直し事業で、令和7年度(2025年度)より補助事業として開始されている(参考資料1・12〜14ページ)。医師を対象としたアンケート調査では、リカレント教育に関心を示した医師が3割を超えた一方、半数以上が「研修プログラムや指導教育制度の紹介」を必要な支援として挙げており、情報提供の強化が課題として残る。
この2施策の背景には、2020年から2040年にかけて85歳以上の救急搬送が75%増加、在宅医療需要が62%増加する見通しがある一方、全診療領域の過半数の構想区域で手術件数が減少するという需要構造の変化がある。高齢者の「救急は増える、手術は減る」という現実が、医師養成のあり方そのものを問い直している。
公益社団法人全国老人保健施設協会会長の東憲太郎氏は、広域マッチング事業とリカレント教育推進事業について「車の両輪として機能させるべき」とし、2事業の緊密な連携を明記するよう求めた。
まとめ・今後のスケジュール
本日の会合をもって、新たな地域医療構想に関する検討会としての審議は「取りまとめ」の形で事実上終了した。医政局長の森光敬子氏は閉会挨拶で「12回にわたる議論の成果をガイドライン策定・研修会・都道府県説明会を通じて現場に届ける」と述べた。
今後の主なスケジュールは取りまとめ本文に以下の通り示されている。
- 令和7年度中(2025年度中・2026年3月まで):新たな地域医療構想策定ガイドラインを国が策定・都道府県へ提示
- 令和8〜9年度上半期(2026〜2027年):構想区域ごとに現状把握・必要病床数の設定・医療機関機能の確保等の課題設定
- 令和10年度(2028年度)まで:各医療機関が2040年に向けて担う医療機関機能を地域医療構想調整会議で決定
- 令和12年度(2030年度):第9次医療計画と整合を図りながら具体的な取り組みを確定
- 令和17年(2035年)目途:一定の成果の確保