厚生労働省は12月12日、第8回地域医療構想及び医療計画等に関する検討会を開催した。高齢者救急の制度的位置づけや、急性期拠点機能を担う医療機関の決定スケジュールが示され、2028年までに拠点病院を決定、2035年を目途に連携・再編・集約化の一定の完結を目指す方針が提案された。リハビリテーション関連では、認知症高齢者のリハビリ提供の場として老健施設をガイドラインに明確に位置づけるよう求める意見が出された。
高齢者救急の基本的考え方が整理、「包括期機能」が鍵に
事務局は、高齢者救急について3つのポイントを提示した。第一に、単純に年齢や疾患で区切ることは困難であること。第二に、手術を必要とする症例の割合が少なく、対応可能な医療機関が多様であること。第三に、包括的な入院医療の提供が必要であること——である。
今回の新たな地域医療構想で創設される「包括期機能」は、高齢者等の急性期患者について治療と入院早期からのリハビリテーションを行い、早期の在宅復帰を目的とした「治し支える医療」を提供する機能と定義されている。
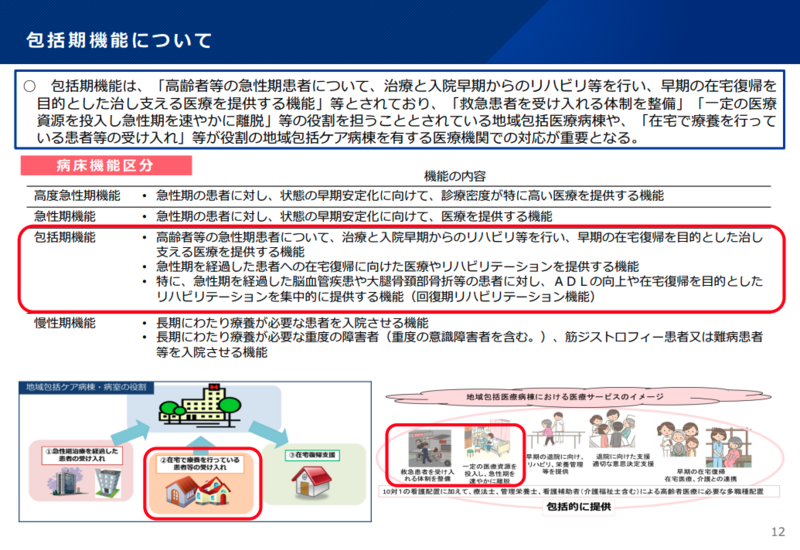
必要病床数の算定にあたっては、75歳以上の高齢者について、医療資源投入量から急性期と見込まれる患者であっても一定割合は包括期機能として算出する案が示された。日本看護協会の橋本美穂常任理事は「高齢者救急のうちそれぞれの患者に対して臨床において必要な医療資源投入量の観点と、地域医療構想における必要病床数の算出を行う時の観点が混同しないよう、ガイドラインにおいては書き方等の工夫をお願いしたい」と要望した。
急性期拠点機能、2028年までに決定・2035年目途に一定の完結へ
急性期拠点機能を担う医療機関については、2026年以降に協議を開始し、遅くとも2028年までに決定する方針が示された。連携・再編・集約化の取り組みは2035年を目途に一定の完結を目指す。人口20〜30万人に1医療機関を目安とし、手術件数や他域からの流入が多い場合は2箇所とすることも認める。

日本医師会の坂本泰三常任理事は「2028年までというのはスケジュール的に厳しい」と指摘。「2035年までに幅を持たせてソフトランディングさせていただきたい」と求めた。一度決定した拠点機能であっても、経営状態の変化などにより見直しが可能な仕組みとするよう要望した。
全日本病院協会の猪口正孝副会長は「急性期拠点が1つという方向性には賛成だが、それに外れた病院がどの機能を発揮するのか明確にしてほしい。そうしないと地域での話し合いは進まず、救急搬送症例の取り合いも起こりうる」と懸念を示した。
リハビリ科への人的協力、診療科の特性に配慮を
大学病院からの人的協力について、事務局資料では「リハビリテーション科や総合診療科等への協力により包括・慢性期を含む幅広い地域医療を支えており、そのあり方も異なるため、診療科の特性についても配慮が必要ではないか」との意見が紹介された。

外科や麻酔科のように手術件数に直結する診療科だけでなく、リハビリテーション科への協力も地域医療を支える重要な役割であり、一律の基準では測れない特性があることが指摘された形だ。
老健施設をリハビリの受け皿としてガイドラインに明記を——全老健
全国老人保健施設協会の東憲太郎会長が欠席のため代理出席した参考人は、認知症を有する高齢者のリハビリテーション提供の場について重要な提言を行った。
「高齢者が急性期治療を離脱しリハビリテーションへ移行する際の受け皿について、特に認知症または認知機能低下に影響する疾患——パーキンソン病、進行性核上性麻痺、正常圧水頭症などを有する高齢者の場合、回復期リハビリ病棟ではその特性に応じた支援を行いにくい」と指摘。
「疾患・状態別にどのような施設が最も効果的なリハビリテーションを提供できるのかを整理し、ガイドラインに反映させることで高齢者のADL維持向上並びに在宅復帰の促進に寄与する」と述べ、認知症短期集中リハビリテーションや医療と生活支援を一体的に提供できる老健施設をリハビリ提供の受け皿として明確に位置づけるよう求めた。
下り搬送の受け入れ、高齢者救急・地域急性期機能の役割に
日本病院会の岡俊明副会長は、高齢者救急の増加を踏まえ「急性期拠点病院における発症後3日以内の急性期の下り搬送の活用は不可欠」と強調。「高齢者救急・地域急性期機能を持った医療機関が対象になるのであれば、求められる具体的な機能や体制に『急性期患者の下り搬送の受け入れ』を追加することを提案する」と述べた。
日本医療法人協会の伊藤伸一会長も「本来あるべき姿は高齢者救急をハブとして、上り搬送でどうしても対応できない症例を急性期拠点に移送する形が理想的」との見解を示した。
医師少数区域等の勤務経験を求める管理者要件、緩和案を了承
医師確保計画関連では、病院管理者に求める医師少数区域等での勤務経験要件について、緩和案が了承された。修正案では、医師少数区域等での勤務のうち6ヶ月以内の期間は臨床研修の期間もカウント可能となる。残りの期間については、医育機関や臨床研修指定病院で医療従事者等の指導等に従事した経験を認める形に見直された。
この要件は、令和8年10月以降に認定医師の申請をする者から適用される見通し。
まとめ・今後の展望
本検討会では、高齢者救急の基本的な考え方と制度的位置づけ、急性期拠点機能の決定スケジュール(遅くとも2028年決定、2035年目途に一定の完結)について議論が行われた。リハビリテーション分野では、包括期機能における早期リハビリの重要性、老健施設のリハビリ提供の場としての位置づけ、リハビリテーション科への人的協力の特性配慮などが論点として浮上した。
次回の検討会日程は今後調整される。事務局は本日の意見を踏まえ、ガイドライン策定に向けた資料を準備する方針。